Cancer et Fertilité
Faciliter la préservation de la fertilité dès le début des parcours de soins
Pour chaque malade, la préservation de la fertilité doit faire l’objet d’une discussion lors
d’une Réunion de Concertation Pluridisciplinaire en cancérologie (RCP).
L’amélioration des soins en cancérologie offre désormais un pronostic plus favorable aux patients jeunes, notamment aux enfants. Or, le cancer et ses traitements, la radiothérapie, la chimiothérapie, ou la chirurgie pelvienne, peuvent altérer la fertilité, de manière temporaire ou définitive. Des solutions peuvent être mises en place par l’équipe soignante pour prévenir ce risque afin que le patient puisse envisager d’avoir un enfant ultérieurement.
C’est pourquoi le Plan Cancer 2014-2019 a fixé comme objectif de faciliter l’accès des patients atteints de cancer aux techniques de préservation de la fertilité (PDF) c’est-à-dire à la possibilité pour les malades de réaliser une conservation de leurs gamètes (spermatozoïdes et ovules) ou de leur tissu germinal (fragments d’ovaire ou de testicule).
« En vue de la réalisation ultérieure d’une Assistance Médicale à la Procréation, toute personne peut bénéficier du recueil et de la conservation de ses gamètes ou tissu germinal (…) lorsqu’une prise en charge médicale est susceptible d’altérer sa fertilité (…) » art. L. 2141-11 de la loi de bioéthique n°2004-800 du 6 août 2004. La loi du 2 août 2021 relative à la bioéthique et la réglementation inhérente maintiennent cet article et précisent que toute réutilisation de gamètes et de tissu germinal est envisageable jusque 45 ans pour la femme et 60 ans pour l’homme.
Si une indication de préservation de la fertilité est retenue, le cancérologue propose au patient de l’adresser à
un centre d’assistance médicale à la procréation (AMP) pratiquant la préservation de fertilité, où il sera reçu par un praticien spécialisé.
Voir la liste des centres du Grand Est d’assistance médicale à la procréation (AMP) pratiquant la préservation de fertilité


La fertilité chez l’homme
Certains médicaments de chimiothérapie diminuent le nombre de spermatozoïdes et entraînent donc une diminution de la fertilité, voire une stérilité masculine. Cela varie en fonction du type de traitement, des doses, de l’âge et de l’état général du patient.
Le médecin précise si le traitement de chimiothérapie est susceptible de diminuer ou non le nombre de spermatozoïdes.
Si le patient projette d’avoir un enfant, il est possible de réaliser un prélèvement de sperme et de le conserver dans une banque de sperme (CECOS) avant certaines chimiothérapies. Selon les médicaments de chimiothérapie utilisés, la fertilité peut revenir.
Visite guidée d’un Centre d’AMP avec le Dr Cécile GREZE – Laboratoire de Biologie de la Reproduction du CHRU de Strasbourg – CMCO à Schiltigheim (septembre 2017)
Pour en savoir plus :
https://www.agence-biomedecine.fr/Assistance-medicale-a-la-procreation-46
https://www.procreation-medicale.fr/
La fertilité chez la femme
Certains médicaments de chimiothérapie perturbent le cycle menstruel des femmes : cycles irréguliers, quantité modifiée ou interruption totale des règles. Si tel est le cas, la patiente ressent les symptômes associés à la ménopause : bouffées de chaleur, sécheresse de la peau et des muqueuses, sécheresse vaginale, démangeaisons de la vulve.
Afin de diminuer ces effets indésirables, un traitement hormonal substitutif de la ménopause peut être proposé, sauf en cas de cancer hormonodépendant. Le médecin peut également proposer des crèmes, des gels ou des lubrifiants locaux qui visent à atténuer la sécheresse vaginale et diminuer la douleur lors des rapports sexuels. Une fois le traitement terminé, si la patiente n’est pas ménopausée, le cycle menstruel peut redevenir normal au bout de quelques mois. Toutefois, après 40 ans, il est possible que la ménopause s’installe.
Témoignage de Marine, qui a affronté la maladie à 20 ans, qui a choisi avec l’aide de ses médecins de préserver sa fertilité et de prévoir l’après-cancer (septembre 2017)
Les cancers pendant l’enfance et la fertilité à l’âge adulte
Le développement pubertaire et la vie sexuelle future des enfants traités pour cancer sont généralement normaux. Cependant certains traitements du cancer comportent un risque de destruction ou d’altération de la qualité des cellules reproductrices. La fertilité peut alors être perturbée et, à l’âge adulte, l’enfant peut avoir des difficultés à procréer.
Des solutions visant à préserver la fertilité peuvent être proposées et mises en œuvre avant l’initiation des traitements du cancer. Elles reposent sur le recueil et la conservation par congélation de cellules reproductrices (gamètes ou tissus germinaux, c’est-à-dire tissu testiculaire ou ovarien) dans des établissements spécialisés. La conservation du tissu germinal est envisageable quel que soit l’âge de l’enfant. La conservation d’ovocytes et de sperme s’envisage quand la puberté est installée.
L’enfant malade est accompagné de ses parents. S’il s’agit d’un adolescent, il est vu avec ses parents puis bénéficie d’un entretien seul, où les techniques de préservation de la fertilité lui sont exposées. Elles sont différentes selon le sexe et l’âge du patient.
Il est important que les adolescents et jeunes adultes puissent aborder seuls ces questions avec leur médecin ou un autre membre de l’équipe, en particulier le psychologue ou le pédopsychiatre. Ceci est d’autant plus important que l’intérêt de la préservation de la fertilité peut ne pas paraître évident à un adolescent. En savoir plus sur le cancer chez l’enfant.
Zoom sur les effets des traitements
Le cancer et ses traitements sont susceptibles d’altérer la fertilité, de manière temporaire ou définitive selon la localisation du cancer et la nature des traitements.
Des solutions peuvent être mises en place par votre équipe soignante pour prévenir ce risque. Il est donc très important de parler de la fertilité avec votre médecin avant de commencer un traitement si vous envisagez d’avoir des enfants.
Une intervention chirurgicale qui a pour objectif d’enlever la tumeur, peut aussi affecter la fertilité. C’est notamment le cas pour les cancers qui touchent un organe de l’appareil génital (utérus, ovaire, prostate, testicules) ou un organe situé à proximité (vessie, rectum, etc.).
En fonction du type de chimiothérapie, il peut y avoir des conséquences sur la fertilité. En effet, le fonctionnement des ovaires ou des testicules peut être perturbé de manière temporaire ou durable. Ces conséquences varient selon le type de traitement, les doses employées, l’âge et l’état de santé général.
Pour en savoir plus sur les effets de la chimiothérapie sur la fertilité, vous pouvez consulter le guide INCa : « Comprendre la chimiothérapie ».
La radiothérapie peut avoir des effets sur la fertilité selon la zone du corps concernée par le traitement et les doses de rayons délivrées. En cas d’irradiation dans la zone des organes génitaux, les faisceaux de rayons ne toucheront pas directement les ovaires ou les testicules. La fertilité ne sera pas mise en danger mais une très petite quantité d’irradiation peut tout de même atteindre les organes génitaux. Il est donc recommandé de reporter un éventuel projet de procréation pendant la cure de radiothérapie. Il va de soi que le patient devra en parler avec son médecin.
Pour les femmes non ménopausées, il est parfois inévitable que les ovaires subissent une dose élevée d’irradiation, par exemple en cas de traitement du cancer du col de l’utérus. Dans ce cas, les ovaires peuvent perdre leur fonction au bout de quelques mois. Comme les ovaires ne produisent plus d’hormones, la ménopause peut alors s’installer. Des solutions existent pour limiter l’exposition des ovaires aux rayons et prévenir le risque d’infertilité.
La radiothérapie peut également avoir des conséquences sur la fertilité de l’homme, notamment lorsqu’elle est utilisée dans le cas d’un lymphome, d’une maladie de hodgkin ou d’un cancer du testicule. En conséquence, ils ne produisent plus de spermatozoïdes. En revanche, la production d’hormones se maintient souvent.
Pour en savoir plus sur la radiothérapie et les effets sur la fertilité.
Les techniques de préservation de la fertilité
Pour la femme,
on peut proposer, selon l’âge au diagnostic, la pathologie, et l’urgence à démarrer les traitements du cancer plusieurs options de préservation de sa fertilité :
Des fragments de cortex ovarien (riches en ovules) sont prélevés chirurgicalement, conservés dans de l’azote liquide, en vue d’une réutilisation ultérieure par auto-greffe ou maturation in vitro. Cette technique est actuellement la seule qui peut être proposée aux petites filles non-pubères.
L’âge maximal est fixé à 35 ans en raison de la diminution physiologique de la réserve ovarienne en ovules. Après le traitement du cancer, l’autogreffe est la technique d’utilisation du tissu ovarien congelé. Cette technique a pour objectif de rétablir les fonctions ovariennes et de permettre des grossesses naturelles ou médicalement assistées. Un article récent donne un pourcentage entre 25 à 33% de femmes greffées qui ont accouché d’au moins un enfant1. Le risque théorique principale de la greffe de tissu ovarien serait de réintroduire la maladie initiale (réintroduction de cellules cancéreuses si présentes au moment du prélèvement).
Une stimulation hormonale est réalisée au préalable afin d’obtenir plusieurs ovocytes par ponction folliculaire et de les congeler. La réutilisation de ces ovocytes ne pourra se faire qu’avec une fécondation in vitro assistée par ICSI à distance des traitements. Cette technique s’adresse aux patientes pubères.
Elle nécessite un délai de mise en œuvre de deux-trois semaines, elle est donc impossible à mettre en œuvre si des traitements du cancer doivent être démarrés dans l’urgence.
En vue de leur transfert ultérieur après guérison. Les conditions nécessaires sont d’être en âge de procréer, de vivre en couple stable et d’avoir un projet parental (selon la loi de bioéthique de 2004).
Les chances de réussite dépendent de l’âge de la patiente au moment de la FIV, plus elle est jeune et plus ses chances augmentent. Cependant, cette technique est confrontée aux mêmes contraintes que celles de la conservation d’ovocytes matures, c’est à dire au délai nécessaire à la stimulation hormonale.
Intervention chirurgicale, qui consiste à déplacer un ovaire pour l’éloigner de la zone qui va subir une irradiation, afin de le protéger des effets néfastes de la radiothérapie pelvienne ou de la curiethérapie*.
Cette technique est efficace dans 88% des cas. Elle n’est cependant envisageable que si les ovaires ne sont pas atteints par des cellules cancéreuses.
*Technique de radiothérapie qui consiste à placer des éléments radioactifs (de l’iridium ou du césium) directement à l’intérieur du corps, au contact de la tumeur.
Les techniques utilisées chez la femme

Pour l’homme,
trois procédures sont envisageables :
Le sperme éjaculé est obtenu par masturbation. L’âge minimum est lié à la puberté et fixé à 12-13 ans. C’est une méthode très efficace, qui peut être pratiquée sans délais, elle n’entraîne donc aucun retard à l’initiation du traitement anticancéreux. Il est recommandé de réaliser plusieurs recueils de sperme, afin de bénéficier d’un stock suffisant de spermatozoïdes congelés et pour palier une éventuelle contamination bactérienne du sperme recueilli. Les spermatozoïdes peuvent être conservés dans l’azote liquide de nombreuses années sans perdre de leur pouvoir fécondant.
Obtenue par biopsie testiculaire, cette technique peut être proposée aux garçons pubères en cas d’impossibilité de prélèvement de sperme éjaculé.
Cette technique s’adresse aux garçons pré-pubères. Le tissu testiculaire n’est pas dilacéré de façon à maintenir les rapports entre les différentes cellules qui le composent ; le tissu est conditionné en petits fragments, congelé et conservé jusqu’à éventuelle réutilisation.
La maturation in vitro des spermatogonies n’a pas encore permis de naissance d’enfant dans l’espèce humaine mais les progrès de la recherche dans ce domaine sont importants et donnent un espoir réel d’utilisation de ces prélèvements chez les patients prélevés enfants.
Les techniques utilisées chez l’homme :
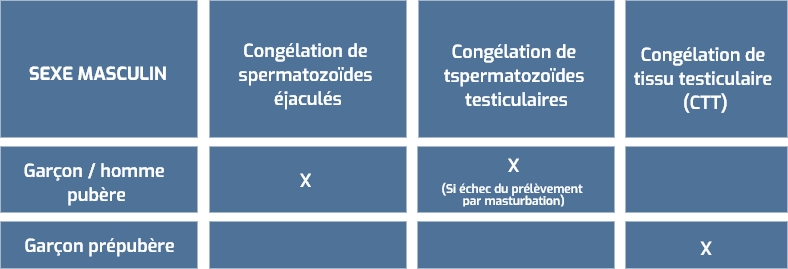
Dans tous les cas, le choix de la technique se fait avec le patient après discussion, évaluation de la balance bénéfices / risques et, consentement parental chez l’enfant.
Les modalités de conservation et d’utilisation des gamètes
D’une manière générale, les limites à la réutilisation des gamètes sont les contre-indications à la grossesse et le décès de la personne prélevée.
Remarque 1 : La limite posée par l’hystérectomie pourrait trouver dans les années à venir une réponse grâce au développement de l’allogreffe d’utérus. En effet, actuellement, la mise en œuvre de grossesses pour autrui est interdite en France et l’Agence de la Biomédecine n’autorise pas l’export à l’étranger des gamètes et du tissu germinal en vue de cette pratique.
Remarque 2 : En raison des antécédents oncologiques des patients, une attention particulière doit être portée sur le risque de réintroduction des cellules cancéreuses en cas de transplantation de tissu gamétique.
Chaque année, le CECOS s’assure par écrit de la volonté du patient de poursuivre ou non la conservation. Les échantillons sont détruits si le patient décède sauf si ce dernier a déclaré vouloir les donner pour la recherche médicale. Les différentes techniques de préservation de la fertilité et de conservation sont prises en charge par l’assurance maladie.
Dans tous les cas, à la fin des traitements anticancéreux, la reprise spontanée de la fonction de reproduction doit être évaluée. En effet, il est possible que les traitements oncologiques aient raccourci la fenêtre de fertilité du patient et que la reprise de la spermatogenèse chez le garçon et la reprise des cycles ovulatoires chez la fille ne durent que quelques années, entraînant une infertilité au moment où le patient aura son projet parental. Il apparait donc intéressant de pouvoir réévaluer la fertilité du patient 1 à 2 ans après la fin des traitements oncologiques pour éventuellement lui proposer une congélation de gamètes de réutilisation plus simple que le tissu gamétique.
Pour aller plus loin :
L’agence de biomédecine – www.agence-biomedecine.fr
agence-biomédecine (1)
agence-biomédecine (2)
L’Institut National du Cancer (INCa) – www.e-cancer.fr
Dossier vie intime et sexualité
Dossier Fertilité
L’Institut national de la santé et de la recherche médicale (Inserm) – www.inserm.fr
Dossiers d’information techniques de préservation de la fertilité
Prédire la fin de la période de fertilité des femmes après un cancer pédiatrique
Fédération française des Centres CECOS (Centre d’Etude et de Conservation des Œufs et du Sperme humain)
www.cecos.org
- Courbière B et al. Cancer et préservation de la fertilité. Revue du praticien 2023 ; 73 (5) : 557-560 ↩︎
Courbière B et al. Cancer et préservation de la fertilité. Revue du praticien 2023 ; 73 (5) : 557-560
Courbière B et al. Cancer et préservation de la fertilité. Revue du praticien 2023 ; 73 (5) : 557-560


